انقلاب هوش مصنوعی در پزشکی: کاربردها، تأثیرات و مسیرهای آینده
این مطلب به بررسی کاربردهای عملی هوش مصنوعی (AI) در صنعت پزشکی و تأثیرات تحولآفرین آن بر مراقبتهای بهداشتی میپردازد.
انقلاب تشخیصی: هوش مصنوعی در تصویربرداری پزشکی و آسیبشناسی
هوش مصنوعی و بهطور خاص مدلهای یادگیری عمیق مانند شبکههای عصبی کانولوشنال (CNN)، توانایی فوقالعادهای در تحلیل تصاویر پزشکی از خود نشان دادهاند. این سیستمها قادرند تصاویر رادیولوژی، سیتی اسکن، امآرآی و ماموگرافی را برای شناسایی ناهنجاریهایی مانند تومورها با دقت بالا تحلیل کنند. این مدلها بر روی مجموعه دادههای عظیمی از تصاویر برچسبگذاریشده آموزش میبینند که به آنها اجازه میدهد الگوهای ظریفی را که ممکن است از چشم انسان پنهان بمانند، تشخیص دهند.
مطالعات متعدد نشان میدهند که مدلهای هوش مصنوعی میتوانند به دقت تشخیصی قابل مقایسه و در برخی موارد فراتر از رادیولوژیستهای انسانی دست یابند. این امر روایت را از «هوش مصنوعی در مقابل رادیولوژیست» به «هوش مصنوعی + رادیولوژیست» تغییر داده است. هدف، جایگزینی پزشکان نیست، بلکه تقویت تواناییهای آنها و عمل کردن به عنوان یک «جفت چشم دوم» است. با این حال، این همکاری با چالشهایی نیز همراه است. یک مطالعه نشان داد که دقت رادیولوژیستها زمانی که هوش مصنوعی صحیح عمل میکرد بالا بود، اما زمانی که هوش مصنوعی اشتباه میکرد، این دقت به شدت کاهش مییافت که نشاندهنده یک «سوگیری اتوماسیون» قوی است.
در حوزه آسیبشناسی، هوش مصنوعی در حال فعالسازی آسیبشناسی دیجیتال است. الگوریتمها تصاویر اسکنشده از لامهای شیشهای را برای وظایفی مانند شمارش سلولها و درجهبندی تومور تحلیل میکنند. یک پروژه برجسته در این زمینه، همکاری بین گوگل کلود و وزارت دفاع ایالات متحده (DoD) است که از یک میکروسکوپ واقعیت افزوده (AR) برای کمک به پاتولوژیستها در شناسایی بافتهای بالقوه سرطانی در زمان واقعی استفاده میکند.
علاوه بر این، هوش مصنوعی در تشخیص زودهنگام بیماریها قبل از ظهور علائم واضح نقش کلیدی دارد. کاربردها شامل تشخیص رتینوپاتی دیابتی از طریق تصاویر شبکیه، ارزیابی خطر بیماریهای قلبی-عروقی از طریق تحلیل نوار قلب و شناسایی شاخصهای اولیه بیماریهای عصبی است.

مرز جدید درمان: پزشکی شخصیسازیشده و کشف دارو
هوش مصنوعی با توانایی خود در تحلیل مجموعه دادههای عظیم و چندوجهی، رویکرد «پزشکی دقیق» را به واقعیت تبدیل میکند. الگوریتمها دادههای متنوعی از جمله پروفایل ژنتیکی بیمار، سابقه پزشکی و عوامل سبک زندگی را برای طراحی پروتکلهای درمانی شخصیسازیشده یکپارچه میکنند. انکولوژی یکی از حوزههای پیشرو در این زمینه است، جایی که هوش مصنوعی میتواند با تحلیل جهشهای ژنتیکی یک تومور، پاسخ بیمار به درمانهای خاص را پیشبینی کند.
فرآیند سنتی کشف دارو بسیار کند، پرهزینه و پرریسک است. هوش مصنوعی در هر مرحله از این فرآیند برای کاهش ریسک و افزایش سرعت به کار گرفته شده است. این فناوری اهداف بیولوژیکی جدید را شناسایی میکند، ترکیبات دارویی را به صورت کامپیوتری غربالگری میکند، سمیت بالقوه را پیشبینی میکند و کارآزماییهای بالینی را بهینه میسازد.
شواهد نشاندهنده کاهش چشمگیر زمان و هزینه است. شرکتهایی مانند Insilico Medicine و Exscientia فاز کشف را از چندین سال به چند ماه کاهش دادهاند. همچنین، داروهایی که با کمک هوش مصنوعی کشف شدهاند، احتمال موفقیت بالاتری در کارآزماییهای بالینی اولیه نشان میدهند. پیشبینی میشود که هوش مصنوعی میتواند هزینههای تحقیقات دارویی را تا ۷۰ درصد کاهش دهد.
دستیاران سلامت مجازی مبتنی بر هوش مصنوعی نیز در حال تغییر مدیریت بیماریهای مزمن هستند. پلتفرمهایی مانند Lark Health و WellDoc مربیگری شخصی برای مدیریت دیابت و فشار خون ارائه میدهند و با ارائه بازخورد لحظهای، تعامل بیمار را بهبود بخشیده و به پایبندی به درمان کمک میکنند. این رویکرد به سمت مراقبت مداوم، مفهوم «همزاد دیجیتال» (Digital Twin) را به وجود آورده است، که در آن مدلهای محاسباتی پویا از متابولیسم یک فرد برای شبیهسازی پیشبینیکننده و بسیار فردی ایجاد میشود.
تقویت دست انسان: هوش مصنوعی در پزشکی مداخلهای
هوش مصنوعی در حال ادغام در رویههای پزشکی فیزیکی است و تواناییهای جراحان و درمانگران را افزایش میدهد. در جراحی رباتیک، سیستمهایی مانند پلتفرم داوینچی با ارائه دید سهبعدی و بازوهای بدون لرزش، دقت جراحان را افزایش دادهاند. هوش مصنوعی با تحلیل دادههای جراحی، بینشهایی برای بهبود تکنیکها ارائه میدهد و با دید پیشرفته، به ناوبری در آناتومیهای پیچیده کمک میکند.
در رادیوتراپی، یکی از مراحل وقتگیر، «کانتورینگ» یا مشخص کردن مرزهای تومور است. هوش مصنوعی میتواند این فرآیند را خودکار کرده و زمان آن را از ساعتها به چند دقیقه کاهش دهد. این فناوری همچنین «رادیوتراپی تطبیقی» را امکانپذیر میسازد، که در آن طرح درمانی به صورت لحظهای بر اساس آناتومی روزانه بیمار تنظیم میشود و دقت درمان را افزایش میدهد.
در حوزه توانبخشی، به ویژه برای بیماران سکته مغزی، رباتیک هوشمند و اسکلتهای بیرونی کمک تطبیقی و شخصیسازیشده ارائه میدهند. این سیستمها با استفاده از حسگرهای زیستی، قصد بیمار برای حرکت را تشخیص داده و با کمک رباتیک، یک حلقه بازخورد عصبی-توانبخشی قدرتمند ایجاد میکنند. این رویکرد، درمان را انگیزشیتر و مؤثرتر میسازد و امکان گسترش توانبخشی از بیمارستان به خانه را فراهم میکند.

سیستم مراقبت بهداشتی هوشمند: بهینهسازی عملیات بیمارستانی و بالینی
هوش مصنوعی در حال تبدیل بیمارستانها از مراکز واکنشی به سیستمهای پیشبینیکننده و بهینهسازیشده است. «مراکز فرماندهی مجازی» مبتنی بر هوش مصنوعی با استفاده از تحلیلهای پیشبینیکننده، جریان بیمار، ظرفیت تختها و نیروی انسانی را به صورت پیشگیرانه مدیریت میکنند و گلوگاهها را کاهش میدهند.
این فناوری نقش پرستاری را نیز بازتعریف میکند. پرستاران بخش قابل توجهی از زمان خود را صرف وظایف اداری میکنند. هوش مصنوعی با خودکارسازی این امور، مانند مستندسازی و هدایت درخواستهای غیربالینی بیماران، زمان آنها را برای مراقبت مستقیم از بیمار آزاد میکند. این امر به طور بالقوه منجر به کاهش فرسودگی شغلی و افزایش رضایت شغلی میشود.
در حوزه اداری، اتوماسیون فرآیندهای رباتیک (RPA) وظایف مدیریت چرخه درآمد، مانند تأیید بیمه و پردازش مطالبات را خودکار میکند و خطای انسانی را کاهش میدهد. سیستمهای هوش مصنوعی همچنین میتوانند اسناد بالینی را برای پیشنهاد کدهای صحیح صورتحساب تحلیل کنند و بازپرداخت را تسریع بخشند. در آزمایشگاههای بالینی، هوش مصنوعی گردش کار را از اولویتبندی نمونهها گرفته تا تحلیل خودکار تصاویر و کنترل کیفیت بهینه میکند.
رابط انسانی و نظارتی: پیمایش چالشها و حاکمیت
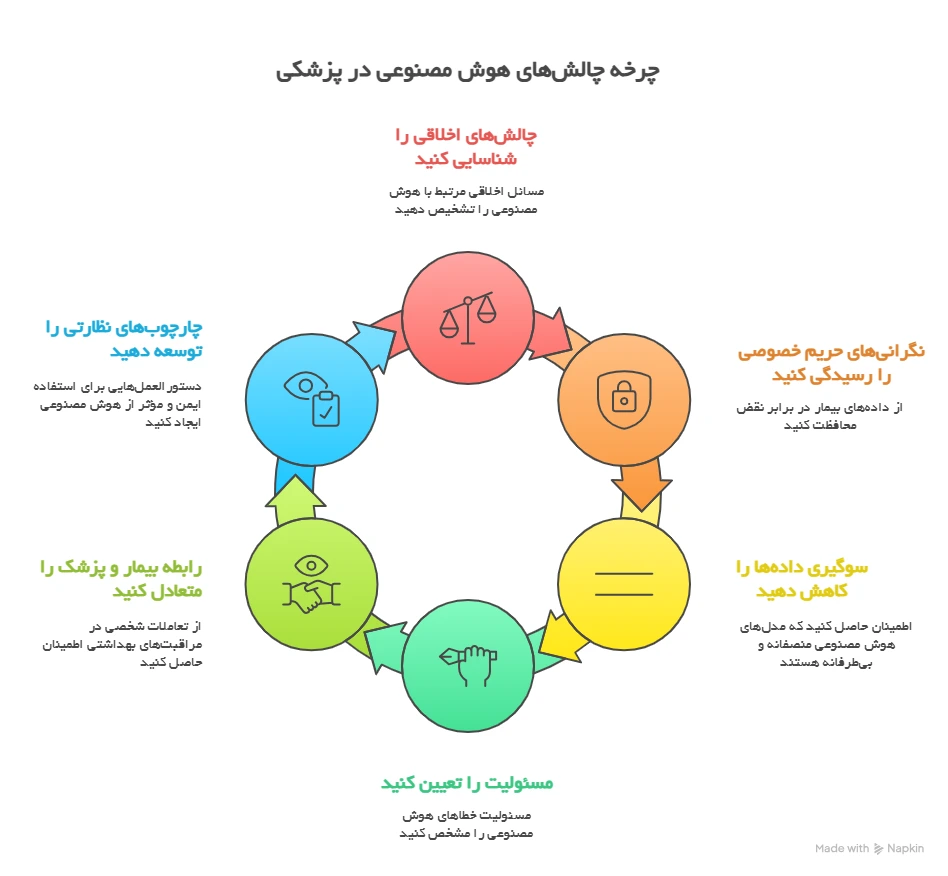
پذیرش هوش مصنوعی در پزشکی با چالشهای پیچیده اخلاقی، ارتباطی و نظارتی همراه است. یکی از بزرگترین چالشها، مشکل «جعبه سیاه» است؛ بسیاری از مدلهای پیشرفته هوش مصنوعی منطق تصمیمگیری خود را به وضوح نشان نمیدهند که این امر اعتماد و پاسخگویی را دشوار میسازد. حریم خصوصی و امنیت دادههای حساس بیماران نیز یک نگرانی جدی است. علاوه بر این، اگر مدلهای هوش مصنوعی بر روی دادههای مغرضانه آموزش ببینند، میتوانند نابرابریهای بهداشتی موجود را تداوم بخشیده یا تشدید کنند. تعیین مسئولیت در قبال خطاهای ناشی از هوش مصنوعی نیز یک مانع بزرگ حقوقی و اخلاقی است.
معرفی هوش مصنوعی، رابطه سنتی پزشک و بیمار را نیز تغییر میدهد. از یک سو، با خودکارسازی وظایف اداری، هوش مصنوعی میتواند زمان پزشکان را برای تعامل با کیفیتتر با بیماران آزاد کند و همدلی را تقویت نماید. از سوی دیگر، اتکای بیش از حد به هوش مصنوعی ممکن است مراقبت را غیرشخصی کرده و اعتماد بیمار را کاهش دهد.
چشمانداز نظارتی نیز در حال تحول است. الگوریتمهای هوش مصنوعی که برای یادگیری و تکامل طراحی شدهاند، یک چالش منحصر به فرد برای نهادهای رگولاتوری مانند سازمان غذا و داروی ایالات متحده (FDA) ایجاد میکنند. در پاسخ، FDA رویکرد «چرخه عمر کامل محصول» (TPLC) را ارائه کرده است که بر نظارت مستمر بر دستگاههای مجهز به هوش مصنوعی تأکید دارد. یکی از اجزای کلیدی این چارچوب، «برنامه کنترل تغییرات از پیش تعیینشده» (PCCP) است که به تولیدکنندگان اجازه میدهد تا تغییرات مشخصی را در الگوریتمها بدون نیاز به ارسال درخواست جدید برای هر بهروزرسانی، پیادهسازی کنند و به این ترتیب بین نوآوری و ایمنی تعادل برقرار میکنند.
چشمانداز آینده
هوش مصنوعی در حال ایجاد تحولی بنیادین در صنعت پزشکی است و مراقبتهای بهداشتی را دقیقتر، کارآمدتر و در دسترستر میکند. مدل غالب، همکاری انسان و هوش مصنوعی است که در آن فناوری، تواناییهای متخصصان بالینی را تقویت میکند. با نگاه به آینده، روندهایی مانند هوش مصنوعی مولد برای خودکارسازی وظایف اداری و همگرایی هوش مصنوعی با اینترنت اشیاء پزشکی (IoMT) برای مدیریت سلامت مداوم ، این تحول را تسریع خواهند کرد.
چشمانداز بلندمدت، یک سیستم مراقبت بهداشتی است که بر اساس مدل P4 (پیشبینیکننده، شخصیسازیشده، مشارکتی و پیشگیرانه) استوار است. در این مدل، مراقبتهای بهداشتی به صورت پیشگیرانه ارائه میشود، درمانها کاملاً با ویژگیهای فردی تطبیق داده میشوند و بیماران به طور فعال در مدیریت سلامت خود مشارکت میکنند. دستیابی به این آینده، مستلزم پیمایش موفقیتآمیز چالشهای عمیق اخلاقی، نظارتی و نیروی کاری است که در این گزارش به تفصیل بیان شد.
سایر مطالب مرتبط:
نورالینک: پلی میان مغز انسان و آینده دیجیتال
فناوری واقعیت افزوده (AR) و استفادههای آن در آموزش، سلامت و گردشگری